大綱
與壓力有關的肌肉緊張可能會將緊張性頭痛轉變為尖銳的局部疼痛。
叢集性頭痛觸發使人虛弱的單側疼痛,並伴有獨特的自律神經症狀。
止痛藥的過度使用造成週期性反彈性頭痛,需醫療介入。
神經學紅旗要求緊急評估以排除中風或出血。
雷擊般突然發作的頭痛不論年齡,均需當天神經學評估。
人口學因素會改變頭痛風險分層協議。
伴隨噁心的光敏感性將偏頭痛與可怕的顱內病理區分開來。
頭痛日記在臨床諮詢中提高診斷準確性。
時間敏感的緊急情況需要繞過初級護理,直接進入急診。
非處方止痛藥對神經血管性頭痛亞型的療效有限。
肌筋膜釋放技術補充藥物介入。
穩定的生理節律減少三叉神經血管的激活頻率。
預防性的營養補充劑在減少頭痛負擔方面顯示出希望。
尖銳頭痛的常見原因
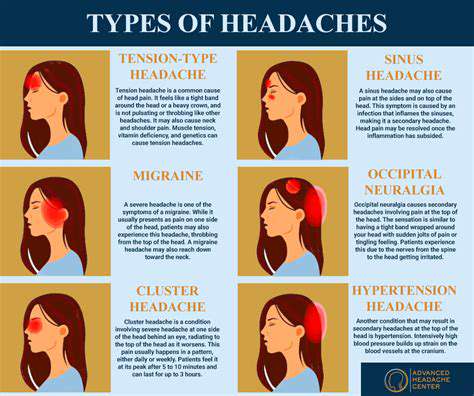
了解緊張型頭痛
緊張型頭痛通常從鈍壓感演變為尖銳的顳部不適。 由不良人因工程引起的慢性頸部緊張是症狀加重的主要催化劑。 根據職業健康研究,保持靜態姿勢的辦公室工作人員發生率高出3.2倍。
實用的緩解策略包括:
- 每20分鐘調整工作站姿勢
- 等長頸部強化運動
- 使用智能瓶技術進行水分攝取追蹤
叢集性頭痛:獨特的狀況
這些鬧鐘頭痛具有生理時序性,常常使患者在快速眼動睡眠中驚醒。 同側瞼垂等自律神經伴隨症狀有助於與偏頭痛變異區分。 新興療法包括:
- 高流量氧氣吸入 (12-15L/min)
- 皮下速動舒坦自動注射器
- 維拉帕米預防方案
藥物過度使用:隱藏的罪魁禍首
世界衛生組織承認藥物過度使用頭痛 (MOH) 乃是一種獨特的診斷實體。 每月超過15次止痛劑的使用顯著增加慢性化風險。 打破循環需要:
- 在醫療監督下逐漸減少劑量
- 轉向預防性藥物
- 行為改變療法
何時尋求醫療建議
突然發作的枕部疼痛伴隨頸部僵硬可能表明蛛網膜下腔出血,直到另有證明。 重要的評估步驟包括:
- 6小時內進行非對比頭部CT
- 影像檢查如陰性則進行腰椎穿刺
- CTA/MRA檢查血管異常
何時尋求醫療協助
辨識嚴重症狀
新發作的頭痛在免疫受損的患者中需要擴大鑑別診斷。 對於年齡大於50歲並伴有下顎跛行的患者,應懷疑顳動脈炎。 診斷要點:
- 血沉 >50mm/hr
- 顳動脈活檢為金標準
- 及時使用類固醇可預防視力喪失
年齡和病史考量
懷孕會改變頭痛管理的算法。 應排除妊娠高血壓症在第三個三個月的頭痛伴隨光視幻覺。 關鍵指標:
| 參數 | 令人擔憂的數值 |
|---|---|
| 血壓 | >140/90 mmHg |
| 蛋白尿 | >300mg/24h |
| 血小板 | <100,000/μL |
了解伴隨症狀
性交後頭痛可能預示著可逆性腦血管收縮綜合症(RCVS)。 血管造影中多灶性區段性血管痙攣可確認診斷。 管理措施包括:
- 鈣通道阻滯劑
- 嚴格的血壓控制
- 急性期活動限制
頭痛的治療選擇
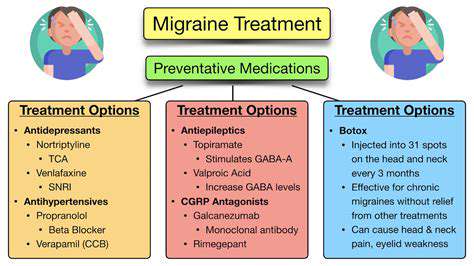
常見的頭痛緩解藥物
神經調節劑如托吡酯顯示出偏頭痛頻率降低50%。劑量考量:
- 25毫克的開始劑量每晚服用
- 每週增加25毫克
- 最大劑量100毫克每天兩次
非藥物治療選擇
生物回饋訓練在緊張型頭痛管理中達到60-80%的療效。肌電圖(EMG)傳感器通過實時反饋教導自願的肌肉控制。典型的方案:
- 基線肌肉緊張測量
- 引導放鬆技術
- 逐步在家練習