Gliederung
Stressbedingte Muskelspannungen können Spannungskopfschmerzen in stechende, lokalisierte Schmerzen umwandeln.
Clusterkopfschmerzen verursachen lähmende einseitige Schmerzen mit charakteristischen autonomen Symptomen.
Analgetika-Überkonsum führt zu zyklischen Reboundkopfschmerzen, die medizinische Intervention erfordern.
Neurologische Alarmsymptome verlangen eine dringende Bewertung, um Schlaganfall oder Blutung auszuschließen.
Thunderclap-beginnende Cephalalgie rechtfertigt eine neurologische Bewertung am selben Tag, unabhängig vom Alter.
Demografische Faktoren modifizieren die Risiko-Stratifizierungsprotokolle für Kopfschmerzen.
Photophobie mit Übelkeit unterscheidet Migräne von bedrohlicher intrakranieller Pathologie.
Kopfschmerztagebücher verbessern die diagnostische Genauigkeit während klinischer Konsultationen.
Zeitkritische Notfälle verlangen, die primäre Versorgung zu umgehen, um direkt in die Notaufnahme aufgenommen zu werden.
OTC-Analgetika zeigen eine begrenzte Wirksamkeit bei neurovaskulären Kopfschmerzuntertypen.
Myofasziale Freisetzungstechniken ergänzen pharmakologische Interventionen.
Die Stabilisierung des zirkadianen Rhythmus reduziert die Aktivierungsfrequenz des Trigeminus-Vaskulärsystems.
Präventive Nutraceuticals zeigen vielversprechende Ansätze zur Verringerung der Kopfschmerzbelastung.
Häufige Ursachen für stechende Kopfschmerzen
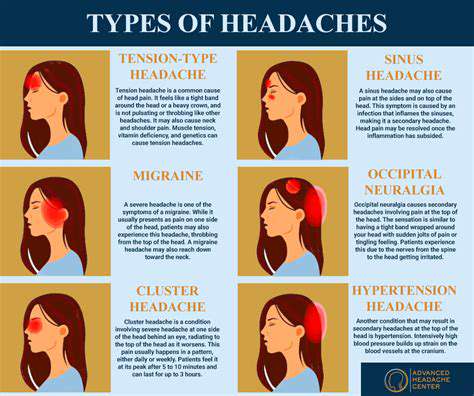
Verstehen von Spannungskopfschmerzen
Spannungskopfschmerzen entwickeln sich häufig von dumpfen Druck zu stechendem parietalem Unbehagen. Chronische Nackenbelastung durch schlechte Ergonomie wirkt als primärer Katalysator für die Eskalation der Symptome. Büroangestellte, die statische Haltungen einnehmen, zeigen laut arbeitsmedizinischen Studien eine 3,2-fach höhere Inzidenz.
Praktische Strategien zur Minderung sind:
- 20-minütige Arbeitsplatzhaltungs-Rücksetzungen
- Isometrische Nackenstärkungsübungen
- Hydrationstracking mit smarter Flaschentechnologie
Clusterkopfschmerzen: Eine besondere Erkrankung
Diese Alarmuhrkopfschmerzen treten mit zirkadianer Präzision auf und wecken Betroffene oft aus dem REM-Schlaf. Autonome Begleiterscheinungen wie ipsilaterale Ptose helfen, sie von Migränevarianten zu unterscheiden. Neu auftauchende Therapien sind:
- Hochfluss-Sauerstoffinhalation (12-15L/min)
- Subkutane Sumatriptan-Autoinjektoren
- Verapamil-Prophylaxeprotokolle
Medikamentenübergebrauch: Ein versteckter Übeltäter
Die WHO erkennt die medikamentenübergebrauchsbedingten Kopfschmerzen (MOH) als eigenständige diagnostische Einheit an. Monatlicher Konsum, der 15 analgetische Dosen überschreitet, erhöht das Risiko der Chronifizierung dramatisch. Den Zyklus zu durchbrechen erfordert:
- Schrittweise Reduzierungen unter medizinischer Aufsicht
- Übergang zu präventiven Mitteln
- Verhaltenstherapien
Wann man medizinischen Rat einholen sollte
Plötzlich einsetzende okzipitale Schmerzen mit Nackensteifigkeit deuten auf eine subarachnoidale Blutung hin, bis das Gegenteil bewiesen ist. Wesentliche Evaluationsschritte sind:
- Nicht-kontrastierte CT des Kopfes innerhalb von 6 Stunden
- Lumbalpunktion, falls die Bildgebung negativ ist
- CTA/MRA zur Erkennung von Gefäßerkrankungen
Wann man medizinische Hilfe in Anspruch nehmen sollte
Identifizierung schwerer Symptome
Neu auftretende Kopfschmerzen bei immungeschwächten Patienten erfordern erweiterte Differentialdiagnosen. Eine temporale Arteriitis sollte bei Patienten >50 mit Kieferschmerz in Betracht gezogen werden. Diagnostische Hinweise:
- ESR >50mm/h
- Biopsie der Schläfenarterie als Goldstandard
- Sofortige Steroidtherapie verhindert Sehverlust
Überlegungen zu Alter und Krankengeschichte
Die Schwangerschaft verändert die Algorithmen zur Behandlung von Kopfschmerzen. Preeklampsie muss bei Kopfschmerzen im dritten Trimester mit Photopsie ausgeschlossen werden. Wichtige Marker:
| Parameter | Besorgniserregender Wert |
|---|---|
| BP | >140/90 mmHg |
| Proteinurie | >300mg/24h |
| Thrombozyten | <100.000/μL |
Verstehen begleitender Symptome
Postkoitale Kopfschmerzen wecken die Alarmglocken für das reversible zerebrale Vasokonstriktionssyndrom (RCVS). Multifokaler segmentaler Vasospasmus in der Angiographie bestätigt die Diagnose. Die Behandlung umfasst:
- Kalziumkanalblocker
- Strenge Blutdruckkontrolle
- Aktivitätsbeschränkung während der akuten Phase
Behandlungsoptionen für Kopfschmerzen
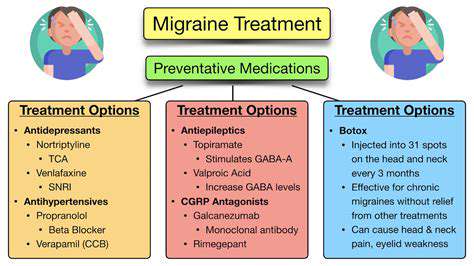
Häufige Medikamente zur Linderung von Kopfschmerzen
Neuromodulatoren wie Topiramat zeigen eine 50%ige Verringerung der Migränehäufigkeit. Dosisüberlegungen:
- 25 mg nächtliche Anfangsdosis
- Wöchentliche Erhöhungen um 25 mg
- Maximal 100 mg BID
Nicht-pharmakologische Behandlungsoptionen
Biofeedbacktraining erreicht eine Wirksamkeit von 60-80% bei der Behandlung von Spannungskopfschmerzen. EMG-Sensoren lehren die willentliche Muskelkontrolle durch Echtzeit-Feedback. Typisches Protokoll:
- Basislinie der Muskelspannung messen
- Geführte Entspannungstechniken
- Fortschreitende häusliche Praxis
Präventive Maßnahmen
Verstehen von Risikofaktoren
Änderungen der Schlafarchitektur haben einen erheblichen Einfluss auf die Entstehung von Kopfschmerzen. Eine Deprivation des REM-Schlafs erhöht die Werte des calcitonin-genbezogenen Peptids (CGRP). Optimierungsstrategien:
- Blaues Lichtfiltern nach Einbruch der Dunkelheit
- Konstante Schlaf-Wach-Zyklen
- CPAP bei komorbider Schlafapnoe
Bedeutung regelmäßiger Gesundheitsuntersuchungen
Jährliche neurologische Konsultationen ermöglichen eine frühzeitige Erkennung fortschreitender Erkrankungen. Die Funduskopie bleibt entscheidend für Screenings auf idiopathische intrakranielle Hypertension. Überwachungsparameter umfassen:
- Durchmesser der Sehnervenhülle
- Lumbales Öffnungsdruck
- Tests des Gesichtsfelds