Plan
La tension musculaire liée au stress peut transformer les céphalées de tension en douleur aiguë et localisée.
Les céphalées en grappe provoquent une douleur unilatérale débilitante avec des symptômes autonomiques distinctifs.
La consommation excessive d'analgésiques crée des céphalées de rebond cycliques nécessitant une intervention médicale.
Des signes d'alerte neurologiques exigent une évaluation urgente pour exclure un AVC ou une hémorragie.
La céphalalgie d'apparition tonitruante nécessite une évaluation neurologique le jour même, quel que soit l'âge.
Les facteurs démographiques modifient les protocoles de stratification du risque de céphalée.
La photophobie avec nausée différencie les migraines d'une pathologie intracrânienne inquiétante.
Les journaux de céphalée améliorent la précision diagnostique lors des consultations cliniques.
Les urgences sensibles au temps exigent de contourner les soins de première ligne pour une admission directe aux urgences.
Les analgésiques en vente libre montrent une efficacité limitée pour les sous-types de céphalées neurovasculaires.
Les techniques de relâchement myofascial complètent les interventions pharmacologiques.
La stabilisation du rythme circadien réduit la fréquence d'activation trigéminovasculaire.
Les nutraceutiques préventifs montrent un potentiel dans la réduction de la charge de céphalées.
Causes courantes de douleur aiguë à la tête
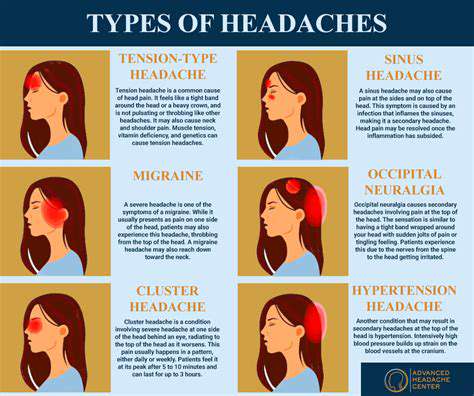
Comprendre les maux de tête de type tension
Les maux de tête de type tension évoluent fréquemment d'une pression sourde à un inconfort pariéital aigu. La tension chronique du cou due à une mauvaise ergonomie agit comme catalyseur principal de l'escalade des symptômes. Les travailleurs de bureau maintenant des postures statiques présentent une incidence 3,2 fois plus élevée selon des études de santé au travail.
Les stratégies pratiques d'atténuation comprennent :
- Réinitialisations de posture au poste de travail toutes les 20 minutes
- Exercices de renforcement isométrique du cou
- Suivi de l'hydratation à l'aide de la technologie de bouteilles intelligentes
Maux de tête en grappes : une condition distincte
Ces maux de tête de l'alarme frappent avec une précision circardienne, tirant souvent les souffrants de leur sommeil REM. Les accompagnements autonomiques comme le ptosis ipsilatéral aident à différencier des variantes de migraine. Les thérapies émergentes comprennent :
- Inhalation d'oxygène à haut débit (12-15L/min)
- Autoinjecteurs de sumatriptan sous-cutanés
- Protocoles de prophylaxie au vérapamil
Surconsommation médicamenteuse : un coupable caché
l'OMS reconnaît le mal de tête par surconsommation médicamenteuse (MOH) comme une entité diagnostique distincte. Une consommation mensuelle dépassant 15 doses d'analgésiques augmente considérablement le risque de chronification. Briser le cycle nécessite :
- Des réductions progressives sous surveillance médicale
- Une transition vers des agents préventifs
- Des thérapies de modification du comportement
Quand consulter un médecin
Une douleur occipitale à début soudain avec raideur nuque suggère une hémorragie sous-arachnoïdienne jusqu'à preuve du contraire. Les étapes d'évaluation essentielles comprennent :
- Tomodensitométrie cérébrale sans contraste dans les 6 heures
- Ponction lombaire si l'imagerie est négative
- CTA/MRA pour la détection d'anomalies vasculaires
Quand chercher une attention médicale
Identification des symptômes graves
Nouvelle apparition de céphalée chez les patients immunodéprimés nécessite des diagnostics différentiels élargis. L'artérite temporale doit être suspectée chez les patients >50 ans avec claudication de la mâchoire. Informations diagnostiques :
- ESR >50mm/h
- Biopsie de l'artère temporale standard d'or
- Le début immédiat des stéroïdes prévient la perte de vision
Considérations sur l'âge et les antécédents médicaux
La grossesse transforme les algorithmes de gestion de la céphalée. La pré-éclampsie doit être exclue dans les céphalées du troisième trimestre avec photopsie. Marqueurs clés :
| Paramètre | Valeur préoccupante |
|---|---|
| TA | >140/90 mmHg |
| Protéinurie | >300mg/24h |
| Plaquettes | <100,000/μL |
Comprendre les symptômes associés
La céphalée post-coïtale soulève des drapeaux rouges pour le syndrome de vasoconstriction cérébrale réversible (RCVS). L'angiographie révélant un vasospasme segmentaire multifocal confirme le diagnostic. La gestion comprend :
- Inhibiteurs des canaux calciques
- Contrôle strict de la pression artérielle
- Restriction d'activité pendant la phase aiguë
Options de traitement pour la douleur à la tête
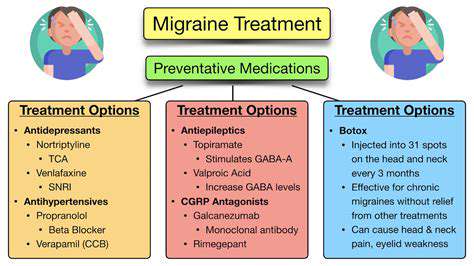
Médicaments courants pour le soulagement de la douleur à la tête
Les neuromodulateurs comme le topiramate montrent une réduction de 50 % de la fréquence des migraines. Considérations concernant la posologie :
- 25 mg de dose de départ chaque soir
- Incréments hebdomadaires de 25 mg
- Maximum 100 mg BID
Options de traitement non pharmacologiques
La formation en biofeedback atteint une efficacité de 60 à 80 % dans la gestion des céphalées de tension. Les capteurs EMG enseignent le contrôle musculaire volontaire grâce à des retours d'informations en temps réel. Protocole typique :
- Mesure de la tension musculaire de référence
- Techniques de relaxation guidées
- Pratique progressive à domicile
Mesures préventives
Comprendre les facteurs de risque
Les modifications de l'architecture du sommeil impactent significativement la pathogénèse des maux de tête. La privation de sommeil paradoxal augmente les niveaux du peptide lié au gène de la calcitonine (CGRP). Stratégies d'optimisation :
- Filtration de la lumière bleue après le crépuscule
- Cycles de sommeil-éveil réguliers
- CPAP pour la comorbidité de l'apnée du sommeil
Importance des contrôles santé réguliers
Les consultations en neurologie annuelles permettent une détection précoce des conditions progressives. L'examen fundoscopique reste crucial pour le dépistage de l'hypertension intracrânienne idiopathique. Les paramètres de surveillance incluent :
- Diamètre de la gaine du nerf optique
- Pression d'ouverture lombaire
- Tests de champ visuel