Charakter bólu i jego wpływ na życie
Biologiczne podstawy bólu
Ból jest złożoną reakcją fizjologiczną, która angażuje różne układy w organizmie, głównie układ nerwowy. Zrozumienie biologicznych mechanizmów bólu może pomóc w lepszych opcjach leczenia. Odczucie bólu zazwyczaj zaczyna się, gdy są aktywowane nocyceptory, wyspecjalizowane receptory bólu, przez szkodliwe bodźce.
Gdy te receptory zostaną uruchomione, wysyłają sygnały przez nerwy obwodowe do rdzenia kręgowego, a następnie do mózgu, co prowadzi do postrzegania bólu. Ta złożona ścieżka sygnałowa podkreśla natychmiastową reakcję organizmu na potencjalne zagrożenie.
Co więcej, przetwarzanie bólu nie jest tylko jednorazowym zdarzeniem; można je wpływać przez czynniki takie jak dobrostan emocjonalny i stan psychiczny. To złożone współdziałanie oznacza, że ból jest tak samo doświadczeniem psychologicznym, jak i fizycznym.
Psychologiczny wymiar bólu
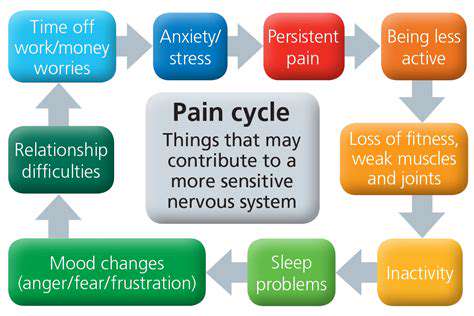
Doświadczenie bólu wykracza poza sferę fizyczną i często splata się z stanami emocjonalnymi. Osoby cierpiące na ból przewlekły często zgłaszają uczucia lęku, depresji i izolacji społecznej. Psychologiczny wpływ bólu może być głęboki, wpływając na ogólną jakość życia.
Co więcej, interpretacja sygnałów bólowych przez mózg może znacznie różnić się między osobami. Czynniki takie jak wcześniejsze doświadczenia, tło kulturowe i osobiste przekonania mogą wpływać na to, jak ból jest postrzegany i zarządzany.
Strategie radzenia sobie, które mogą obejmować terapię poznawczo-behawioralną lub praktyki wprowadzające uważność, mogą pomóc osobom zmienić ich relację z bólem. Poprzez zajęcie się zarówno aspektami psychologicznymi, jak i fizjologicznymi, kompleksowe zarządzanie bólem staje się bardziej osiągalne.
Ból przewlekły i jego konsekwencje
Ból przewlekły definiowany jest jako ból, który utrzymuje się dłużej niż normalny czas gojenia, często trwający miesiące lub nawet lata. Ten stan nie tylko zmniejsza funkcjonowanie fizyczne, ale także nakłada istotne obciążenia emocjonalne, finansowe i społeczne na jednostki.
Konsekwencje bólu przewlekłego sięgają różnych dziedzin życia, wpływając na wydajność w pracy, relacje i codzienne czynności. W związku z tym osoby mogą stawać w obliczu wielu wyzwań, w tym stygmatyzacji i niedoprecyzowania ze strony innych.
Badania nadal poszukują skutecznych terapii i leczenia bólu przewlekłego, podkreślając potrzebę podejścia interdyscyplinarnego. Integrując strategie medyczne, psychologiczne i dotyczące stylu życia, osoby cierpiące na ból przewlekły mogą znaleźć ścieżki do poprawy dobrostanu.
Rodzaje bólu i ich podstawowe mechanizmy
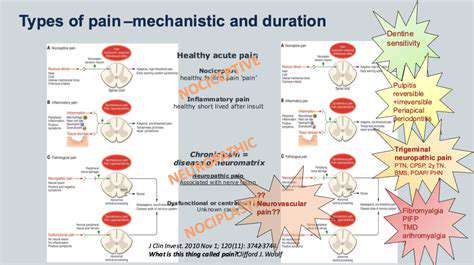
Zrozumienie bólu nociceptywnego
Ból nociceptywny jest naturalną reakcją organizmu na szkodliwe bodźce, takie jak uraz czy stan zapalny. Pełni on kluczową funkcję ochronną, informując jednostkę o potencjalnym uszkodzeniu.
Ten typ bólu jest często klasyfikowany na ból somatyczny i trzewny. Ból somatyczny pochodzi z skóry, mięśni i stawów, podczas gdy ból trzewny wynika z narządów wewnętrznych, obrazując złożoność reakcji organizmu na uraz.
Badanie bólu neuropatycznego
Ból neuropatyczny różni się od bólu nociceptywnego, ponieważ wynika z uszkodzenia samego układu nerwowego. Stany takie jak cukrzyca czy stwardnienie rozsiane mogą prowadzić do tego rodzaju bólu, charakteryzującego się palącymi lub mrowiącymi odczuciami.
Zrozumienie bólu neuropatycznego jest kluczowe dla opracowania skutecznych strategii leczenia. Pacjenci często zgłaszają trudności w zarządzaniu tym bólem, podkreślając potrzebę ukierunkowanych podejść terapeutycznych.
Wpływ czynników psychologicznych na postrzeganie bólu
Czynniki psychologiczne odgrywają znaczącą rolę w tym, jak ból jest postrzegany i doświadczany. Lęk, depresja i stres mogą wzmacniać odczucie bólu, sprawiając, że wydaje się on bardziej intensywny niż jest fizycznie.
To wzajemne oddziaływanie między bólem emocjonalnym a fizycznym podkreśla potrzebę holistycznego podejścia do zarządzania bólem. Zajęcie się zdrowiem psychicznym, obok leczenia fizycznego, może poprawić wyniki u pacjentów cierpiących na przewlekły ból.
Psychologiczny aspekt postrzegania bólu
Rola strachu i lęku
Strach i lęk mogą znacznie wzmocnić postrzeganie bólu. Kiedy osoby boją się bólu lub czują lęk związany ze swoim stanem, ich odpowiedź mózgu na sygnały bólowe może wzrosnąć. Ta zwiększona wrażliwość może prowadzić do błędnego koła, w którym ból wzmacnia strach i lęk, dodatkowo nasilając uczucie dyskomfortu.
Badania wykazały, że pacjenci z przewlekłym bólem często zgłaszają podwyższone poziomy strachu. Strach ten może wynikać z wcześniejszych bolesnych doświadczeń lub braku zrozumienia swojego stanu. W rezultacie nawet łagodne formy dyskomfortu mogą być postrzegane jako bardziej intensywne, co prowadzi do zwiększonego cierpienia emocjonalnego.
Co więcej, anticipacja bólu może również wywołać reakcję stresową w organizmie, uwalniając hormony, które mogą intensyfikować postrzeganie bólu. Zjawisko to podkreśla znaczenie podejmowania działań w zakresie czynników psychologicznych w zarządzaniu bólem, aby pomóc przerwać to koło.
Dlatego techniki takie jak terapia poznawczo-behawioralna, mindfulness i strategie relaksacyjne mogą być podstawowymi narzędziami w redukcji strachu i lęku. Zmienianie sposobu, w jaki osoby postrzegają i reagują na ból, może poprawić ogólne wyniki zarządzania bólem.
Wpływ przeszłych doświadczeń
Przeszłe doświadczenia z bólem odgrywają kluczową rolę w kształtowaniu postrzegania przyszłego bólu przez jednostkę. Jeśli ktoś zniósł znaczny ból w przeszłości, jego mózg może stać się bardziej wrażliwy na sygnalizowanie bólu w podobnych sytuacjach, zjawisko znane jako "sensytyzacja bólu". Może to prowadzić do wzmocnionej reakcji na ból nawet w przypadku braku jakiejkolwiek patologicznej przyczyny.
Dodatkowo, traumatyczne doświadczenia związane z bólem mogą wywołać reakcję warunkową, w której ciało silnie reaguje na sygnały związane z bólem z powodu wcześniejszej traumy. Może to prowadzić do wyolbrzymionego poczucia zbliżającej się katastrofy w obliczu sytuacji przypominających te bolesne spotkania.
Badania wskazują, że osoby z historią urazów lub chorób traumatycznych często zgłaszają wyższe poziomy intensywności bólu. Ponieważ ból nie jest jedynie doznaniem fizycznym, ale jest spleciony z pamięcią i emocjami, zrozumienie tej relacji jest kluczowe dla skutecznych strategii zarządzania bólem.
Poprzez eksplorację i zajmowanie się tymi przeszłymi doświadczeniami w terapii lub doradztwie, osoby mogą zmienić swoje postrzeganie bólu, co może zmniejszyć strach i niepełnosprawność, które często mu towarzyszą.
Znaczenie wsparcia społecznego
Wsparcie społeczne może znacząco wpływać na postrzeganie bólu i strategie radzenia sobie. Osoby, które czują wsparcie ze strony rodziny, przyjaciół lub rówieśników, często zgłaszają niższe poziomy bólu i poprawione mechanizmy radzenia sobie w porównaniu do tych, którzy czują się osamotnieni. Wsparcie emocjonalne może ograniczyć skutki bólu i stworzyć bardziej pozytywną perspektywę na procesy zdrowienia.
Co więcej, grupy wsparcia zapewniają przestrzenie, w których osoby mogą dzielić się swoimi doświadczeniami i strategiami radzenia sobie. Angażowanie się w interakcje z innymi, którzy stają w obliczu podobnych wyzwań, może sprzyjać poczuciu przynależności i zmniejszać uczucia samotności i rozpaczy, co może być szczególnie korzystne dla tych, którzy zmagają się z przewlekłym bólem.
Badania sugerują, że relacje społeczne mogą wpływać na wyniki bólowe, zapewniając komfort emocjonalny i praktyczną pomoc. Może to prowadzić do zwiększonej odporności i większego poczucia kontroli nad własnym doświadczeniem bólowym.
Zachęcanie do otwartego dialogu na temat bólu w rodzinach i kręgach społecznych jest niezbędne. Zrozumienie znaczenia więzi może umożliwić osobom szukanie pomocy, gdy jej potrzebują, oraz promować silniejszą sieć wsparcia, co ostatecznie poprawia ich jakość życia.
Czynniki społeczne wpływające na zarządzanie bólem
Zrozumienie roli wsparcia społecznego
Wsparcie społeczne odgrywa kluczową rolę w tym, jak osoby doświadczają i zarządzają bólem. Wsparcie ze strony rodziny, przyjaciół i opiekunów może zapewnić emocjonalny komfort oraz praktyczną pomoc, co wynikuje w lepszych strategiach radzenia sobie.
Badania sugerują, że pacjenci z silnymi sieciami społecznymi często zgłaszają niższy poziom bólu i lepsze wyniki w zarządzaniu bólem. Obecność osób rozumiejących i empatycznych może znacząco zmienić postrzeganie bólu przez daną osobę.
Odwrótnie, izolacja społeczna może nasilać uczucia bólu i dyskomfortu. Osoby pozbawione solidnych systemów wsparcia mogą borykać się z większymi trudnościami w radzeniu sobie zarówno z fizycznymi, jak i emocjonalnymi wyzwaniami związanymi z bólem, co prowadzi do cyklu zwiększonego cierpienia.
Wpływ statusu społeczno-ekonomicznego
Status społeczno-ekonomiczny (SES) jest podstawowym czynnikiem determinującym zdrowie i samopoczucie, który znacząco wpływa na zarządzanie bólem. Osoby z niższym SES mogą mieć ograniczony dostęp do zasobów opieki zdrowotnej, co może skutkować niewystarczającym leczeniem bólu.
Ograniczenia finansowe często uniemożliwiają ludziom szukanie terminowej interwencji medycznej, co prowadzi do pogorszenia ich stanu zdrowia. Dodatkowo, stres związany z niestabilnością finansową może zwiększać wrażliwość na ból.
Z drugiej strony, osoby z wyższym SES zazwyczaj mają lepszy dostęp do usług medycznych, bardziej świadome wybory zdrowotne oraz większe możliwości obrony swoich potrzeb, co może poprawić doświadczenia związane z zarządzaniem bólem.
Kulturowe perspektywy na ból
Kulturowe wierzenia i postawy wobec bólu mogą kształtować to, jak osoby postrzegają i wyrażają swój dyskomfort. Różne kultury mają unikalne metody interpretacji bólu, co może wpływać na gotowość do szukania pomocy medycznej oraz rodzaje poszukiwanych terapii.
Na przykład, w niektórych kulturach ból może być postrzegany jako naturalna część życia, co skłania ludzi do znoszenia bólu zamiast szukania ulgi. W przeciwieństwie, inne kultury mogą podkreślać proaktywne zarządzanie bólem i otwarte dyskusje na temat dyskomfortu.
Świadczeniodawcy opieki zdrowotnej muszą być kompetentni kulturowo, aby oferować skuteczne strategie zarządzania bólem. Zrozumienie kontekstu kulturowego może pomóc w dostosowaniu podejść, które respektują przekonania pacjentów, jednocześnie skutecznie rozwiązując ich problemy bólowe.
Wpływ środowiska na postrzeganie bólu
Środowisko, w którym żyje osoba, może mieć znaczący wpływ na jej doświadczenie bólu. Takie czynniki jak warunki mieszkalne, bezpieczeństwo w społeczności oraz dostęp do aktywności rekreacyjnych przyczyniają się do ogólnego zdrowia psychicznego i fizycznego jednostki.
Niezbyt bezpieczne lub stresujące środowisko może podnieść poziom stresu, co może pogarszać objawy bólu. Natomiast wspierające i spokojne otoczenie może sprzyjać procesowi leczenia i redukować postrzeganie bólu.
Dodatkowo, dostęp do terenów zielonych i obiektów rekreacyjnych może zachęcać do aktywności fizycznej, co jest znane z poprawy zarządzania bólem. Tworzenie środowisk sprzyjających dobrostanowi jest kluczowe w podejściu do wieloaspektowego charakteru bólu.
Innowacyjne podejścia do łagodzenia bólu

Integracyjne terapie w zarządzaniu bólem
Integracyjne terapie pojawiły się jako holistyczne podejście do łagodzenia bólu, uznając, że ból nie jest jedynie zjawiskiem fizycznym, ale także obejmuje wymiary emocjonalne i psychologiczne. Ten wieloaspektowy punkt widzenia umożliwia dostosowane leczenie odpowiadające unikalnym potrzebom każdej osoby. Techniki takie jak akupunktura, terapia masażem i medytacja mogą uzupełniać tradycyjne metody medyczne. Badania wskazują, że te niefarmakologiczne metody mogą znacznie zmniejszać postrzeganie bólu i poprawiać ogólne samopoczucie.
Coraz większa liczba dostawców usług zdrowotnych włącza te integracyjne praktyki do standardowych protokołów opieki. Pacjenci często zgłaszają poprawioną satysfakcję z programów leczenia, gdy takie terapie są uwzględnione. Przyjmując kompleksowe podejście, praktycy dążą do umożliwienia pacjentom skutecznego zarządzania bólem przy mniejszej liczbie skutków ubocznych.
Co więcej, integracyjne terapie promują upodmiotowienie pacjenta, zachęcając osoby do aktywnego uczestnictwa w swoim powrocie do zdrowia. Programy edukacyjne skupione na strategiach samoopieki, takie jak uważność czy delikatna joga, mogą dostarczać cennych narzędzi do radzenia sobie z bólem. Ten zwrot w kierunku samodzielnego zarządzania jest kluczowy w kształtowaniu zrównoważonego podejścia do łagodzenia bólu.
Warto zaznaczyć, że trwające badania nadal badają skuteczność tych terapii. Nowe badania wykazują znaczny potencjał łączenia tradycyjnych i holistycznych metod. Ewoluujący krajobraz zarządzania bólem wciąż kładzie nacisk na opiekę skoncentrowaną na pacjencie, dążąc do optymalnego złagodzenia bólu poprzez różnorodne podejścia.
Ostatecznie rosnący nacisk na integracyjne terapie podkreśla konieczność bardziej zróżnicowanego zrozumienia bólu. Łącząc medycynę konwencjonalną z praktykami alternatywnymi, możemy otworzyć drogę do bardziej efektywnych i empatycznych rozwiązań w zakresie zarządzania bólem.
Innowacje technologiczne w łagodzeniu bólu
Postępy w technologii zrewolucjonizowały dziedzinę łagodzenia bólu, umożliwiając skuteczniejsze metody leczenia, które wcześniej były nie do pomyślenia. Od urządzeń do noszenia, które śledzą wzorce bólu, po środowiska wirtualnej rzeczywistości zaprojektowane w celu odwrócenia uwagi, technologia przekształca zarządzanie bólem. Te innowacje nie tylko poprawiają doświadczenia pacjenta, ale także dostarczają pracownikom służby zdrowia cennych danych do lepszych wyników leczenia.
Urządzenia neurostymulacyjne, takie jak stymulatory rdzenia kręgowego, wykazały znaczną obietnicę w zarządzaniu bólem przewlekłym. Urządzenia te działają poprzez przesyłanie impulsów elektrycznych do rdzenia kręgowego, pomagając modyfikować sygnały bólowe, zanim dotrą do mózgu. Pacjenci korzystający z tej technologii często zgłaszają znaczne zmniejszenie bólu i poprawę jakości życia.
Innym znaczącym osiągnięciem jest wykorzystanie telemedycyny do konsultacji w zakresie zarządzania bólem. To podejście ułatwia dostęp do specjalistów, szczególnie dla osób w odległych rejonach. Dzięki wykorzystaniu technologii pacjenci mogą otrzymywać na czas porady i wsparcie bez barier podróży, co zwiększa przestrzeganie planów leczenia.
Sztuczna inteligencja odgrywa również kluczową rolę w zarządzaniu bólem, analizując ogromne ilości danych w celu przewidywania zaostrzeń bólu i rekomendowania spersonalizowanych strategii leczenia. Dzięki ciągłym algorytmom uczenia się, SI ma potencjał do identyfikowania wzorców, które mogą nie być oczywiste dla ludzkich praktyków. Ta dynamiczna zdolność może prowadzić do bardziej precyzyjnych interwencji dostosowanych do indywidualnych potrzeb pacjenta.
Podsumowując, skrzyżowanie technologii i opieki zdrowotnej przekształca strategie łagodzenia bólu. W miarę pojawiania się innowacji, potencjał do redukcji bólu, poprawy funkcjonalności i wzbogacenia ogólnej jakości życia staje się coraz bardziej obiecujący. Integracja technologii w zarządzaniu bólem stanowi znaczący postęp w naszym podejściu do radzenia sobie z jednym z najtrudniejszych problemów w opiece zdrowotnej.