頭痛と咳の関係:詳細な分析と対処戦略
目次
緊張型頭痛の特定の兆候と咳による悪化のメカニズム
咳の際の頸椎症による痛みの伝導原理
副鼻腔炎によって引き起こされる頭痛の変動の特徴
血管性頭痛と血圧変動の動的関係
心理的ストレスによる頭痛の間接的な強化
専門的介入が必要な警告サインの識別
突然の重度の頭痛の臨床的重要性
診断と治療のための頭痛日記記録の重要性
予防的自己管理の重要要素
神経学的検査の診断的価値
画像研究により明らかになった解剖学的異常
血液指標によって反映される全身的要因
多職種コンサルテーションの適用状況
理学療法におけるターゲットを絞った介入プログラム
補助療法の統合的な使用の展望
咳嗽によって誘発される頭痛の病理学的メカニズム

1. 緊張型頭痛の特徴の進化
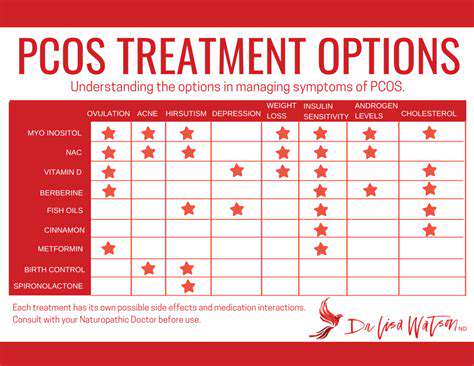
多くの成人が頻繁に経験する頭痛の一種は、緊張型頭痛です。この鈍い痛みは、両側のこめかみから始まり、次第に後頭部に広がり、きついバンドの圧力のように持続します。最近の研究では、頻繁な咳嗽中の胸部圧の変化が首の筋膜を介して伝導され、頭蓋周囲の筋群の緊張を悪化させることが示されています。
典型的な圧迫感に加えて、一部の患者は光過敏や注意散漫といった随伴症状を経験することもあります。臨床事例によると、このタイプの頭痛の発生率は、呼吸器感染からの回復期間中に有意に増加し、反復的な咳嗽によって引き起こされる筋疲労に起因している可能性があります。
2. 頚椎の生体力学的異常
人体の頚椎は、正確な機械的伝導システムのように機能し、C1-C3椎骨の異常が直接後頭神経を刺激します。咳嗽によって発生する瞬間的な圧が傍脊椎筋を通じて伝わると、既存の椎間板突出がトリガーポイント効果を引き起こす場合があります。
リハビリテーション専門家は、このタイプの患者に対して動的姿勢評価を推奨しています。ビデオモーション分析では、60%の患者が咳嗽時に補償的な首の前屈を示し、それが頚椎への負荷を増加させることがわかります。
3. 副鼻腔圧伝導メカニズム
- 篩骨洞および蝶形骨洞の感染は、後頭部の放散痛を引き起こす可能性があります
- 咳嗽中、鼻咽腔内のピーク圧は30cmH2Oに達することがあります
慢性副鼻腔炎の患者のMRI画像は、咳嗽中の前頭洞の圧の変動が頭蓋底の硬膜に伝達されることを示しています。この機械的刺激は三叉神経血管系を活性化し、後頭部に特徴的な拍動性の痛みを引き起こします。このタイプの頭痛は、夜間に分泌物が蓄積されることに関連して、朝に悪化することが多いことに注意が必要です。
4. 血行動態の変化
激しい咳嗽は、収縮期血圧を50 mmHg以上急上昇させることがあります。この血圧の変動は、脳血管の弾性が低下した患者において、後頭部の血管の拡張痛を引き起こすことがあり、雷鳴様の頭痛に似ています。
動的血圧モニタリングデータは、このタイプの頭痛が咳嗽の3-5分後にしばしば発生し、血圧回復中の血管痙攣に関連していることを示しています。高血圧患者にとって、昼間の血圧変動の管理は、単に血圧を下げるよりも重要です。
5. 心身相互作用
慢性的な心理的ストレスは、側頭筋および僧帽筋の安静時緊張を35%増加させる可能性があります。この筋膜の変化により、咳嗽中の機械的ストレスが痛みの伝導を引き起こしやすくなり、圧力-筋緊張-痛みの悪循環を形成します。
バイオフィードバック療法は、患者が首や肩の筋肉の電気活動を8μV以下に減少させることを学ぶと、咳嗽関連の頭痛の頻度が42%減少することを示しています。これは、神経筋制御トレーニングが重要な予防価値を持つことを示しています。
6. 警告信号の認識
後頭部の痛みが嘔吐や視力のぼやけを伴う場合、頭蓋内圧の増加の可能性についての警戒が必要です。臨床統計は、咳嗽によって誘発される頭痛の患者の約3%が最終的にキアリ奇形と診断され、神経外科的評価が必要であることを示しています。
頭痛日記アプリを使用して、咳嗽の強度(ボルグスケールを使用)、持続時間、緩和方法を含む頭痛の詳細を記録することを推奨します。このような定量的データは、主観的な記述よりも診断的価値を持ちます。
臨床評価のためのタイムポイント
危険な症状の特定
後頭部に突然の激しい痛みがあり、首の硬直を伴う場合、くも膜下出血の可能性があります。緊急データによれば、この群では15%が咳を引き金として挙げており、しばしば一般的な頭痛と誤診されます。
脳静脈洞血栓症の患者の中には、最初は咳に関連する頭痛だけを示す場合があることに注意が必要です。このようなケースのDダイマー値は通常500μg/Lを超え、重要なスクリーニング指標として機能します。
リスク層別化因子
特定のリスク因子を持つ個人は警戒を怠らないべきです。たとえば、長期間抗凝固薬を使用している患者は、進行中の硬膜外血腫を示唆する咳に関連する頭痛を持つことがあります。リウマチ性疾患を持つ患者は、側頭動脈炎の可能性も排除する必要があります。
医療相談のタイミングを選ぶ
新しい頭痛パターン、50歳以降の発症、または進行的な悪化といった赤信号が現れた場合は、直ちに医療機関に相談する必要があります。臨床実践によれば、診断が遅れた場合の平均相談時間は、症状が現れてから17日であり、予後に大きな影響を与えます。
精密診断技術の進展
神経機能評価
新しい神経動態テストは、咳をする際の神経の滑りを動的に評価することができます。改良されたスランプテストは、後頭神経の機械的感受性を特異的に測定でき、従来の方法と比べて陽性検出率を28%上昇させます。
画像診断のブレークスルー
超高磁場7T MRIは、頭蓋頸部接合部での微細な異常を明確に表示できます。最近の研究では、これらの装置が扁桃ヘルニアを検出する際の感度が98%に達することが確認されており、従来の画像検査を大きく上回ります。
個別化治療計画
段階的治療システム
持続的な症例には、4段階の治療アプローチが推奨されます:
- ステップ1:呼吸パターンの再構築(横隔膜トレーニング)
- ステップ2:頭頸部の生体力学的補正
- ステップ3:神経調整治療(経皮的電気刺激)
- ステップ4:最小侵襲介入療法
革新的な治療技術
後頭神経の超音波誘導パルスラジオ周波数治療は、75%以上の患者に9ヶ月以上持続する疼痛緩和を提供します。この正確な治療は、従来の広範囲な治療法の欠点を回避し、ターゲットを絞った介入を実現します。